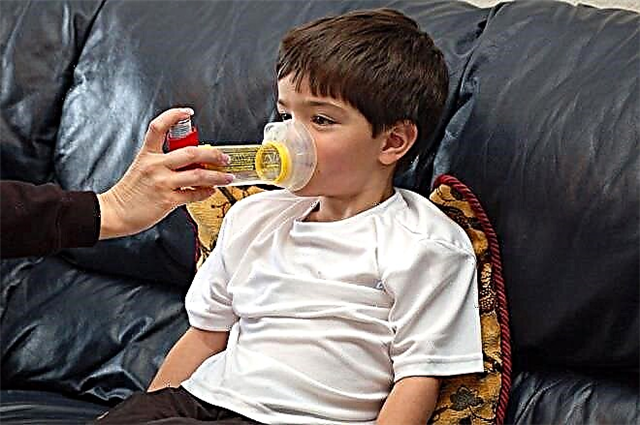
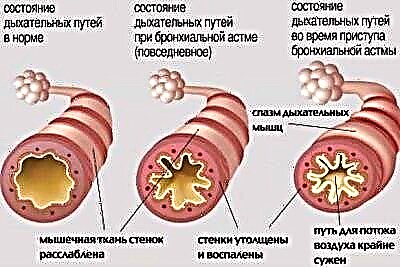
Zaburzenia układu oddechowego, w których zaburzone jest przewodzenie oskrzeli, prowadzą do rozwoju zespołu obturacyjnego oskrzeli. Przy dłuższym przebiegu stan ten zamienia się w astmę.


Co to jest?
Kilka różnych przyczyn prowadzi do rozwoju zaburzeń oddechowych. W astmie oskrzelowej występuje zwiększona reaktywność oskrzeli na określone substancje, co prowadzi do rozwoju niedrożności oskrzeli (zablokowania). Powietrze z rozpuszczonym w nim tlenem nie przechodzi dobrze przez zwężone oskrzela. W efekcie prowadzi to do zaburzeń wymiany powietrza między krwią, tkanką płucną i otoczeniem.
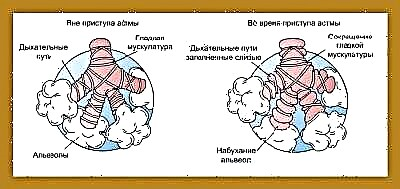
Po ekspozycji na różne czynniki prowokujące dochodzi do naruszenia przewodzenia oskrzeli. Ten stan nazywa się zespołem obturacyjnym oskrzeli. Jeśli proces ten trwa długo, przebieg choroby staje się przewlekły. W tym przypadku zespół obturacyjny oskrzeli staje się astmą oskrzelową.
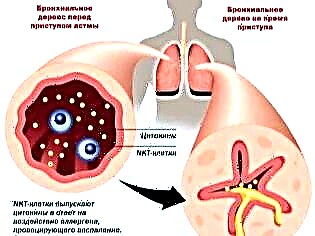
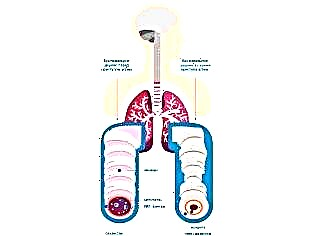
Według statystyk choroba ta występuje u 10% dzieci. Chłopcy częściej chorują niż dziewczęta. Szczyt zachorowań przypada na 4–10 lat.
Astma oskrzelowa występuje nie tylko w pediatrii. Dorośli również mogą zachorować. Pierwsze oznaki choroby mogą wystąpić w każdym wieku.
Astma oskrzelowa ma przebieg falujący. Po okresach zaostrzeń następują remisje. Długość okresu ciszy może być różna. Zależy to głównie od stanu układu odpornościowego i współistniejących chorób przewlekłych u dziecka. Niemowlęta osłabione mają znacznie więcej zaostrzeń niż dzieci, które przechodzą regularną rehabilitację.
Czynniki ryzyka
Różni prowokatorzy mogą prowadzić do rozwoju astmy oskrzelowej. W niektórych sytuacjach działanie kilku czynników prowokujących na raz ma bardziej wyraźny efekt, prowadząc do uporczywego zespołu obturacyjnego oskrzeli.
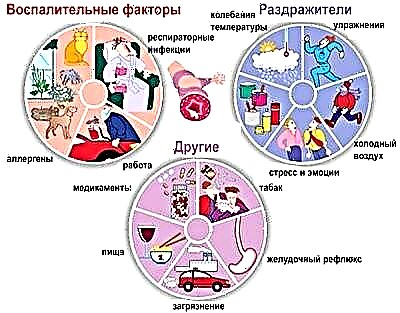
Wśród najważniejszych czynników ryzyka:
- Genetyczne predyspozycje. Jeśli jedno z rodziców ma astmę oskrzelową, ryzyko urodzenia chorego dziecka wynosi 25%. W przypadkach, gdy zarówno tata, jak i mama są chorzy, ryzyko urodzenia dziecka z niewydolnością oddechową wynosi już 75%. Nie we wszystkich przypadkach predyspozycje genetyczne prowadzą do rozwoju choroby. Jeśli na dziecko nie mają wpływu inne niekorzystne czynniki, choroba może nie rozwinąć się przez całe życie.
- Zanieczyszczone powietrze. Dzieci, które mieszkają w pobliżu zakładów przemysłowych i fabryk, a także w pobliżu głównych autostrad, są bardziej narażone na rozwój astmy oskrzelowej. Najmniejsze cząsteczki toksycznych produktów mogą pozostawać w powietrzu przez długi czas. W kontakcie z błonami śluzowymi górnych dróg oddechowych łatwo wywołują stany zapalne prowadzące do niedrożności oskrzeli.

- Kurz i roztocza żyjące w poduszkach i kocach. Te pozornie nieszkodliwe czynniki często prowadzą do rozwoju trwałych objawów niedrożności oskrzeli. Najmniejsze roztocza stale stykają się ze skórą, powodując silne alergie. Ostatecznie prowadzi to do poważnych problemów z oddychaniem.
- Zwierząt. Najbardziej niebezpieczne są zwierzęta domowe, które mieszkają w domu. Wełna, puch i łupież zwierzęcy często stają się źródłem ciężkich reakcji alergicznych. Przejawia się nie tylko pojawieniem się specyficznych wysypek na skórze, ale także charakteryzuje się obecnością upośledzonego oddychania.


- Produkty żywieniowe. Szczególnie żywność przygotowana przemysłowo. W takich produktach jest dużo syntetycznych dodatków, barwników i składników aromatycznych. W przewodzie pokarmowym wywołują silne reakcje alergiczne. Przyczynia się to do rozwoju ogólnoustrojowych objawów niepożądanych: odkrztuszania plwociny i świszczącego oddechu.


- Domowe środki chemiczne. Wiele produktów syntetycznych zawiera sporą ilość różnych dodatków do perfum i substancji zapachowych. Substancje te mają wyraźne działanie drażniące na drogi oddechowe. Przy długotrwałym kontakcie z takimi produktami ryzyko wystąpienia niedrożności oskrzeli u dziecka wzrasta wielokrotnie.
- Indywidualna wrażliwość na kwitnienie ziół. Zwykle ataki astmy oskrzelowej w tym stanie mają wyraźną sezonowość. Wiosną i jesienią pogarsza się samopoczucie dziecka. W tym czasie kwitną chwasty i trawy łąkowe, a także różne drzewa i krzewy.
- Silna wilgotność i wilgoć w pomieszczeniu. Ten stan wywołuje rozwój pleśni. W wilgotnych i wilgotnych warunkach szybko rosną i rozmnażają się. Duże kolonie grzybów pleśniowych mogą powodować poważne problemy z oddychaniem u Twojego dziecka.
- Zakażenie wirusami i bakteriami. Obecnie coraz więcej lekarzy zaczęło rejestrować wywołaną przez wirusy postać astmy oskrzelowej. U często chorego dziecka z obniżoną odpornością rozwój zespołu obturacyjnego oskrzeli często jest konsekwencją infekcji wirusowej. Ponadto w niektórych przypadkach infekcje bakteryjne prowadzą do astmatycznych zaburzeń oddychania.

- Spożycie dymu tytoniowego. Wpływ biernego palenia na rozwój astmy oskrzelowej został naukowo udowodniony. Jeśli jedno z rodziców stale pali w mieszkaniu lub pomieszczeniu, w którym przebywa dziecko, ryzyko wystąpienia astmy oskrzelowej znacznie wzrasta.
- Silny wysiłek fizyczny prowadzący do wyczerpania. Nadmierny trening, źle dobrany, może prowadzić do upośledzenia funkcjonowania układu odpornościowego. Po długotrwałym stresie u dziecka występują zaburzenia oddychania i duszność.
Przyczyny występowania
Astma oskrzelowa najczęściej rozwija się, gdy dziecko ma początkowo predyspozycje genetyczne. Wraz z dodatkowym wpływem niekorzystnych czynników środowiskowych przebieg choroby pogarsza się i następuje przejście do postaci przewlekłej.

Rozwój astmatycznych zaburzeń oddychania spowodowany jest:
- Spożywanie pokarmów hiperalergicznych. Najczęściej są to: cytrusy, czekolada, słodycze, owoce morza, ryby, miód i inne. Spożycie produktów alergizujących do organizmu prowadzi do wystąpienia reakcji alergicznej. W szczególności może objawiać się wyraźnym zespołem niedrożności oskrzeli.
- Wdychanie zanieczyszczonego powietrza. Toksyczne produkty przemysłowe i spaliny mają toksyczny wpływ na komórki nabłonka górnych dróg oddechowych. Substancje te powodują silny skurcz oskrzeli, co prowadzi do zwężenia ich światła i upośledzenia oddychania.
- Choroby alergiczne. Często te patologie są wtórne i rozwijają się w tle z towarzyszącymi chorobami przewlekłymi. Rozwój astmy oskrzelowej spowodowany jest: utrzymującą się dysbiozą, patologiami przewodu pokarmowego, dyskinezą pęcherzyka żółciowego oraz przewlekłym zapaleniem wątroby.
- Stosowanie leków bez uprzedniej rekomendacji lekarza lub źle dobrane. Wszystkie leki mogą powodować skutki uboczne. Wiele z nich może powodować uporczywą niedrożność oskrzeli. Jeśli dziecko ma genetyczne predyspozycje do astmy oskrzelowej, może to prowadzić do rozwoju choroby.
- Ciężka traumatyczna sytuacja lub stres. Odnotowano przypadki rozwoju choroby po przeprowadzce do nowego miejsca zamieszkania, rozwodzie rodziców, a także śmierci bliskich krewnych we wczesnym dzieciństwie. Silny stres sprzyja produkcji zwiększonej ilości hormonów. Powodują zwężenie oskrzeli, co prowadzi do upośledzenia oddychania.
- Niewłaściwa terapia przewlekłych chorób układu oddechowego. Częste zapalenie oskrzeli, zwłaszcza te z wyraźnym objawem obturacji oskrzeli, ostatecznie prowadzi do rozwoju astmy oskrzelowej. Jeśli dziecko często kaszle i jest przeziębione do 4-5 razy w roku, rodzice powinni zastanowić się, czy dziecko ma astmę oskrzelową.


Klasyfikacja
Wszystkie postacie astmy alergicznej można podzielić na kilka grup. Ta klasyfikacja opiera się na przyczynach, które powodują chorobę. To rozróżnienie jest bardzo ważne w pulmonologii dziecięcej. Ta klasyfikacja pomaga lekarzom przepisać odpowiednie leczenie.
Biorąc pod uwagę główną przyczynę, astmą oskrzelową może być:

- Uczulony. Rozwój tej postaci choroby prowadzi do wnikania alergenów do organizmu, wywołując rozwój niekorzystnych objawów ogólnoustrojowych. W przypadku indywidualnej nadwrażliwości na obce substancje u dziecka wzrasta poziom immunoglobulin E. Składniki te prowadzą do wyraźnego skurczu oskrzeli, który objawia się pojawieniem się kaszlu.
- Nieatopowy. W tej postaci choroby skurcz oskrzeli występuje z powodu dowolnego efektu, ale nie alergenu. Ten typ astmy rozwija się w wyniku silnego stresu, hipotermii lub w wyniku nadmiernej i niewłaściwie dobranej aktywności fizycznej.
- Mieszany. Może wystąpić w wyniku narażenia na przyczyny alergiczne i nieatopowe. Charakteryzuje się występowaniem licznych objawów. Przebieg choroby jest zwykle najspokojniejszy. Okresy remisji mogą być dość długie.
- Stan astmatyczny. Ten wysoce niebezpieczny stan medyczny wyróżnia się jako odmienna postać astmy oskrzelowej. W ciągu życia dziecka może wystąpić kilka z tych napadów. Ten stan jest niezwykle poważny, w którym gwałtownie nasilają się objawy niewydolności oddechowej. W takim przypadku wymagane jest pilne leczenie.

Astma oskrzelowa może mieć inny przebieg. Ma na to wpływ kilka czynników jednocześnie:
- wiek, w którym dziecko ma pierwsze oznaki choroby;
- stan odporności;
- obecność współistniejących chorób przewlekłych;
- region zamieszkania;
- adekwatność wybranego zabiegu.

Wszystkie formy choroby można podzielić na kilka grup, biorąc pod uwagę cechy ciężkości:
- Z lekkim epizodycznym przebiegiem. W tej formie nie odnotowuje się funkcji oddychania zewnętrznego. Ataki zaburzeń oddychania występują rzadziej niż raz w tygodniu. Okres bez napadów może być dość długi.
- Z lekkim uporczywym przebiegiem. Charakteryzuje się występowaniem napadów zaburzeń oddychania kilka razy w ciągu tygodnia. Nie ma codziennego pogorszenia samopoczucia. Kiedy dochodzi do ataku, oddychanie zostaje zakłócone, pojawia się ostry kaszel i nasila się duszność. Spirometria nie wykazuje żadnych nieprawidłowości.
- Z umiarkowanym kursem. Pogorszenie samopoczucia następuje prawie codziennie. Podczas takich ataków sen dziecka jest zaburzony, występują też poważne zaburzenia oddychania, prowadzące do silnej duszności. W leczeniu stanu wymagane jest codzienne stosowanie leków rozszerzających oskrzela. Spirometria wykazuje odchylenia od normy o 20-40%.
- Z ciężkim kursem. Są groźne z powodu kilku ataków w ciągu jednego dnia. Takie pogorszenie może również wystąpić w nocy. Terapia krótko działającymi lekami rozszerzającymi oskrzela nie przynosi wyraźnego efektu. Aby kontrolować przebieg choroby, potrzebne są hormony. Spirometria wykazuje odchylenie od normalnej częstości oddechów o ponad 40%.
Czym jest astma oskrzelowa u dzieci, dr Komarovsky opowie szczegółowo w następnym filmie.
Objawy
Rozpoznanie astmy oskrzelowej na początkowym etapie jest dość trudne. Dość często rodzice uważają, że dziecko ma tylko alergię lub obturacyjne zapalenie oskrzeli. W okresie międzynapadowym często nawet doświadczony lekarz często nie jest w stanie określić astmy u dziecka. Dalszy rozwój choroby objawia się rozwojem charakterystycznych objawów niepożądanych, które powinny ostrzec rodziców.
W przypadku astmy oskrzelowej podczas zaostrzenia charakterystyczne jest:
- Duszność. Ma charakter wydechowy. W takim przypadku wydech jest zauważalnie trudny. Możesz samodzielnie sprawdzić duszność w domu. Świadczy o tym wzrost liczby ruchów oddechowych na minutę o ponad 10% normy wieku.
- Kaszel z trudnym odkrztuszaniem. Przeważnie ten objaw niepokoi dziecko w ciągu dnia. W nocy kaszel nieco się zmniejsza. Plwocina w astmie oskrzelowej jest raczej lepka, „szklista”. Podczas próby kaszlu dziecko może nawet odczuwać ból w klatce piersiowej.
- Przyspieszone tętno. Nawet przy braku aktywności fizycznej u dziecka rozwija się tachykardia. Ten objaw jest zwykle związany z dusznością. Im wyraźniejszy, tym bardziej liczba uderzeń serca wzrasta w ciągu jednej minuty.
- Suchy świszczący oddech podczas oddychania. W ciężkich przypadkach takie odgłosy oddechu stają się słyszalne z boku, bez użycia fonendoskopu. Świszczący oddech - głównie suchy i świszczący. Uważa się, że w astmie oskrzelowej „w klatce piersiowej gra akordeon”.
- Pojawienie się dźwięku pudełkowego podczas perkusji. Ta metoda jest wykonywana w celu wyjaśnienia diagnozy. Podczas stukania palcami w klatkę piersiową słychać charakterystyczny dźwięk, przypominający uderzenie w puste pudełko. Pojawienie się tego objawu objawia się już w odległych stadiach choroby i wskazuje na zwiększone wypełnienie płuc powietrzem.
- Brak efektu od konwencjonalnych leków, stosowany w celu wyeliminowania kaszlu. Jedynie leki rozszerzające oskrzela i środki hormonalne mają widoczny efekt terapeutyczny. W alergicznej postaci astmy oskrzelowej leki przeciwhistaminowe mają wyraźny efekt.

Objawy ataku
- Dobre samopoczucie dziecka podczas nasilania się choroby jest znacznie zaburzone. Dzieciak staje się bardziej nastrojowy, przestraszony. Niektóre dzieci, szczególnie w pierwszych miesiącach po urodzeniu, zaczynają płakać, proszą o więcej rąk. Niemowlęta prawie całkowicie tracą apetyt, odmawiają jedzenia.
- Podczas ataku dziecko ma zwiększoną duszność wydechową. Aby złagodzić ten stan, dziecko często przyjmuje wymuszoną pozycję. Mocno pochyla się do przodu. Głowa może być lekko odrzucona do tyłu.
- Często dzieci z astmą podczas ataku spróbuj położyć ręce na krześle lub nawet poręczy łóżka. Taka wymuszona pozycja nieco ułatwia odprowadzanie plwociny i poprawia oddychanie.
- Z silnym atakiem dziecko ma objawy niewydolności oddechowej. Wargi stają się blade, aw niektórych przypadkach nawet niebieskawe. Dłonie i stopy są zimne w dotyku. Dziecko ma paradoksalny puls. Przy takim zaburzeniu rytmu liczba skurczów serca zmienia się podczas wdechu i wydechu.
- Niektóre dzieci usiłują przyjąć pozycję siedzącą. To pomaga im lepiej oddychać. Nawet z zewnątrz widoczny jest udział pomocniczych mięśni oddechowych w oddychaniu. Dziecko oddycha głęboko i szybko. Stan pogarsza gwałtowny kaszel. W niektórych przypadkach prowadzi nawet do tego, że dziecko zaczyna płakać.
- Po ataku dziecko czuje się przytłoczone. Niektóre dzieci nie potrafią się długo uspokoić. Ich sen jest zakłócony. Czas trwania ataku może się różnić. Przy późnym użyciu inhalatorów może rozwinąć się niebezpieczny i zagrażający życiu stan - stan astmatyczny. W tej sytuacji nie da się poradzić sobie z eliminacją niekorzystnych objawów w domu - wymagana jest karetka.

Jak to objawia się u niemowląt?
Przebieg astmy oskrzelowej u niemowlęcia może również przebiegać na różne sposoby: od łagodnego do najcięższego. Niemowlęta często mają ataki astmy na sfermentowane produkty mleczne i pleśnie. Drugie pod względem częstości występowania alergie pokarmowe.
Zwykle pierwsze objawy astmy oskrzelowej u niemowlęcia pojawiają się w wieku 5-6 miesięcy. W tym czasie dziecko zaczyna otrzymywać nowe produkty spożywcze jako pokarmy uzupełniające. Jeśli dziecko ma indywidualną nietolerancję lub nadwrażliwość na jakąś substancję, mogą u niego wystąpić objawy niedrożności oskrzeli.
Uderzającym objawem astmy oskrzelowej u niemowlęcia jest kaszel. Dzieciak zaczyna kaszleć zarówno w dzień, jak iw nocy. W niektórych przypadkach dołącza się duszność. Nawet w łóżku, bez aktywności fizycznej, oddech i tętno dziecka przyspieszają w ciągu jednej minuty.
Niemowlęta zaczynają słabo ssać, spada skuteczność karmienia piersią. Takie dzieci tracą na wadze i pod względem rozwoju fizycznego pozostają nieco w tyle za rówieśnikami. Cichy płacz jest również jednym z objawów astmy oskrzelowej u dziecka w pierwszym roku życia. Dziecko staje się ospałe, źle prosi o broń. Niektóre dzieci źle zasypiają i często budzą się w nocy.

Diagnostyka
Aby postawić prawidłową diagnozę, samo wykonanie wywiadu i zbadanie dziecka przez lekarza nie wystarczy. Aby zidentyfikować uporczywą obturację oskrzeli, wymagane są dodatkowe testy i badania. Tylko wykonanie różnych testów diagnostycznych pomoże ustalić prawidłową diagnozę.


Aby zdiagnozować astmę oskrzelową, będziesz potrzebować:
- Ogólna analiza krwi. Wzrost liczby leukocytów i umiarkowana eozynofilia (wzrost liczby eozynofili we wzorze leukocytów) wskazują na zwiększoną alergię. Takie zmiany są charakterystyczne głównie dla alergicznej postaci astmy oskrzelowej.

- Badanie plwociny. Wykrycie specyficznych kryształów Charcota-Leidena, cewek Kurshmana, wzrost liczby złuszczonych komórek nabłonka, a także zwiększony poziom eozynofili wskazują na utrzymującą się obturację oskrzeli.
- Przeprowadzenie badania stosunku gazów we krwi. Przy przedłużającym się przebiegu astmy oskrzelowej następuje spadek zawartości rozpuszczonego tlenu i niewielki wzrost dwutlenku węgla. Takie zmiany wskazują na obecność wyraźnego niedotlenienia lub głodu tlenu w komórkach organizmu.
- Spirometria. Odzwierciedla wskaźniki oddychania zewnętrznego. Ocena wymuszonego wydechu i ogólnych wskaźników pojemności płuc pomaga zidentyfikować przetrwałą obturację oskrzeli w organizmie, prowadzącą do zmiany parametrów funkcji oddechowej płuc. Spadek tych parametrów jest szacowany jako procent normy wieku.
- Przeprowadzanie testów skaryfikacyjnych. Pomagają zidentyfikować wszystkie możliwe alergeny, które powodują niedrożność oskrzeli u dziecka. Badanie przeprowadza tylko alergolog. Test jest możliwy tylko dla niemowląt powyżej piątego roku życia.
- Rentgen klatki piersiowej. Pomaga w ustaleniu wtórnych objawów niedrożności oskrzeli: zwiększonej przewiewności płuc i zmiany średnicy dużych oskrzeli.
- Bronchoskopia. Jest stosowany w nielicznych przypadkach, głównie w diagnostyce różnicowej, aby wykluczyć podobne choroby, które występują, jak astma oskrzelowa z objawami niedrożności oskrzeli.
Komplikacje
Rozwój niekorzystnych skutków astmy oskrzelowej zależy od wielu czynników. Najważniejsze z nich to terminowa diagnostyka i prawidłowo przepisane leczenie. Przy nieodpowiednio dobranym schemacie leczenia dziecko może doświadczyć wielu niekorzystnych następstw choroby.
Wśród najczęściej zgłaszanych powikłań astmy oskrzelowej:
- Rozwój stan astmatyczny.
- Nagłe wystąpienie objawów ostra niewydolność oddechowa.
- Spontaniczna odma opłucnowa... W tym stanie dochodzi do pęknięcia torebki pokrywającej zewnętrzną część płuc. Ten stan zwykle występuje podczas silnego ataku.
- Zbuduj szok... Rozwój ostrej niewydolności oddechowej prowadzi do gwałtownego spadku ciśnienia krwi. Stan ten jest wyjątkowo niekorzystny i wymaga pilnego leczenia i hospitalizacji w szpitalu.
- Zapalenie płuc... Pojawia się, gdy flora bakteryjna włącza się w proces zapalny. Charakteryzuje się dość ciężkim przebiegiem. Aby wyeliminować objawy, wymagane są antybiotyki.
- Rozedma płuc... Rozwija się u astmatyków z doświadczeniem. Charakteryzuje się zwiększonym wypełnieniem tkanki płucnej powietrzem. Jednocześnie znacznie zmniejsza się czynność oddechowa płuc, co prowadzi do pojawienia się objawów niewydolności oddechowej.
- Powstawanie niewydolności sercowo-naczyniowej... To niezwykle niekorzystna komplikacja. Ten stan wymaga jednoczesnego wyznaczenia kilku rodzajów leków, w tym glikozydów nasercowych.

Leczenie
Zgodnie z wytycznymi klinicznymi dotyczącymi leczenia astmy, leczenie różnych postaci choroby powinno być stopniowe. Współczesne standardy medyczne przewidują stopniowe przepisywanie leków.
Wybór niezbędnych leków odbywa się dopiero po kompleksowym badaniu dziecka. Przed wyborem niezbędnych inhalatorów lub tabletek należy dokładnie określić postać astmy oskrzelowej i określić nasilenie choroby.
Dziecko z astmą oskrzelową leczy pulmonolog. W przypadku postaci alergicznej dziecko musi zostać pokazane alergologowi. Ten lekarz pomoże Ci zaprojektować bardziej spersonalizowane leczenie oparte na Twoim układzie odpornościowym.

Leczenie w poradni płucnej przeprowadza się tylko w trudnych przypadkach choroby. Przy łagodnym przebiegu wystarczą regularne wizyty w przychodni i konsultacje ambulatoryjne z lekarzami.
Leczenie astmy oskrzelowej obejmuje kilka podstawowych zasad:


- Mianowanie objawowych środków zaradczych. W takim przypadku leki są stosowane tylko podczas ataku w celu wyeliminowania ostrych objawów niepożądanych choroby. Zazwyczaj do tych celów stosuje się różne inhalatory.

- Wybór podstawowej terapii. Fundusze te są już przeznaczone na stały pobyt. Pomagają zapobiegać nowym atakom i poprawiają przebieg choroby. Kontrola skuteczności leków odbywa się za pomocą spirometrii. W domu doskonale sprawdza się w tym celu specjalne urządzenie przenośne - pikflometr.
- Eliminacja wszelkiego rodzaju alergenów z życia codziennego. Przestrzeganie diety hipoalergicznej, stosowanie specjalnej pościeli i ograniczenia w zabawie pluszowymi zabawkami pomogą zapobiegać nowym atakom i rozwojowi astmy.
- Stosowanie specjalnych nawilżaczy. Urządzenia te pomagają stworzyć optymalny klimat w pomieszczeniu. Zbyt suche powietrze podrażnia drogi oddechowe, powodując problemy z oddychaniem i nowe ataki astmy.

- Stosowanie leków przeciwkaszlowych i wykrztuśnych. Fundusze te pomagają wyeliminować wyraźny kaszel hakerski. Jeśli dziecko nie ma alergii, odpowiednie są również zioła lecznicze: podbiał, tymianek, nagietek i inne. Ziołolecznictwo należy stosować wyłącznie po konsultacji z lekarzem.
- Ograniczanie gier ze zwierzętami. Dla malucha cierpiącego na astmę oskrzelową najlepiej nie nawiązywać z futrzanymi przyjaciółmi w domu. Sierść i puch zwierzęcy mogą niekorzystnie wpływać na zdrowie dziecka i powodować nowe napady.


- Regularna dezynfekcja. Wizytę dziecka należy czyścić codziennie. Nie używaj do tego żrących i zbyt agresywnych środków chemicznych. Lepiej jest wybierać detergenty, które nie zawierają wyraźnych dodatków aromatycznych. Najlepszą opcją są produkty chemii gospodarczej ze specjalnymi oznaczeniami bezpieczeństwa, nawet w pokojach dziecięcych.

- Wzmocnienie układu odpornościowego. Do tego idealne są aktywne spacery na świeżym powietrzu, kompleksy ćwiczeń ruchowych, ćwiczenia oddechowe, a także różne utwardzanie. Dziecko powinno być odpowiednio hartowane od najwcześniejszych lat życia. Hartowanie powinno być regularne. Kompleks tych środków pomoże wzmocnić osłabioną odporność dziecka, co pomoże zmniejszyć ataki astmy w przyszłości.

Terapia lekowa
Jako leczenie podstawowe stosuje się różne grupy leków. Pomiędzy nimi:
- Stabilizatory błony komórek tucznych. Pomaga zmniejszyć ilość prozapalnych substancji biologicznie czynnych, które pojawiają się podczas alergicznego zapalenia. Efekt nie pojawia się natychmiast. Osiągnięcie efektu trwa zwykle od 14 dni do kilku miesięcy. Leki te obejmują: Ketotifen, Kromogen, Cromohexane, Nedocromil, Intal i inne.
- Leki przeciwhistaminowe. Pomagają wyeliminować obrzęki z komórek mięśni gładkich oskrzeli. Pomaga to poprawić wydzielanie plwociny i zmniejszyć stan zapalny. Przepisane przez alergologa. Nadaje się do kontroli astmy oskrzelowej: Suprastin, Loratadin, Zyrtec, Claritin i inne.
- Hormonalny. Przepisywany w przypadku ciężkiej astmy, a także w przypadkach, gdy poprzedni schemat leczenia był nieskuteczny. Mają wyraźne działanie przeciwzapalne. Długotrwałe stosowanie może powodować skutki uboczne. Można je przepisać w postaci inhalatorów lub w tabletkach (w ciężkich przypadkach).
Do leczenia objawowego i eliminacji niekorzystnych, ostro powstałych objawów niedrożności oskrzeli stosuje się leki o działaniu zapalającym oskrzela. Pomagają szybko wyeliminować skurcz oskrzeli i poprawić oddychanie.
Fundusze te są przepisywane jako aerozole, które są produkowane w postaci różnych inhalatorów, przekładek dystansowych i nebulizatorów. Pomagają w jak najszybszym i skutecznym rozprowadzeniu substancji aktywnej. Najmniejsze cząsteczki leku docierają do oskrzeli w możliwie najkrótszym czasie. Zwykle efekt uzyskuje się w ciągu pierwszych 5 minut od momentu użycia.

Następujące grupy leków mają działanie rozszerzające oskrzela:
- Adrenomimetyki. Blokują receptory adrenergiczne, które znajdują się na powierzchni komórek oskrzeli. Mogą być krótkie i wydłużone. Leki na bazie salbutamolu eliminują skurcz oskrzeli w ciągu 5-10 minut. Foradil, Serevent i Valmax pomagają złagodzić niedrożność dróg oddechowych przez 10-12 godzin.
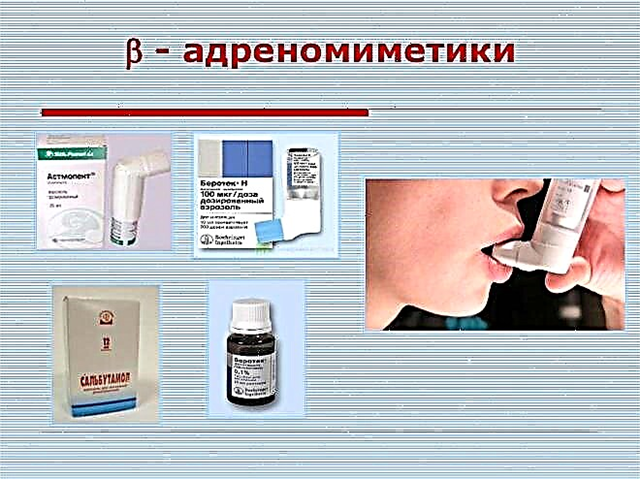
- Leki antycholinergiczne. Mają wyraźny efekt. Może powodować ogólnoustrojowe skutki uboczne. Ciśnienie krwi jest często znacznie obniżone. Należą do nich: Atropine, Atrovent, Platyphyllin i inne.
- Ksantyny. Nie leki z wyboru. Są przepisywane tylko wtedy, gdy wcześniej wybrana terapia jest nieskuteczna. Często są stosowane w połączonych schematach leczenia astmy oskrzelowej. Należą do nich: teofiliny, Euphyllin i inne.
- Łączny. Połączenie antycholinergicznego i adrenergicznego agonisty pozwala osiągnąć szybki efekt i utrzymać go przez długi czas. Należą do nich: Berodual, Ditek, Intal plus, Symbicort, Seretid i inne. Przepisywany na 1-2 inhalacje dziennie. Długotrwałe stosowanie może wymagać dostosowania dawki lub zastąpienia innymi lekami.
Dieta
Terapia żywieniowa odgrywa ważną rolę w leczeniu astmy oskrzelowej. Dieta ma szczególne znaczenie dla postaci alergicznej. Aby uchronić dziecko przed nowymi atakami choroby, należy regularnie stosować dietę hipoalergiczną. Został opracowany przez Związek Pediatrów w celu leczenia różnych schorzeń, w których występuje skłonność do reakcji alergicznych.

Niemowlęta cierpiące na astmę oskrzelową powinny całkowicie wyeliminować z diety pokarmy silnie alergizujące. Obejmują one:

- Czerwone mięso i drób.
- Owoce tropikalne.
- Warzywa i owoce w kolorach żółtym, pomarańczowym i czerwonym.
- Owoce morza i ryby morskie.
- Cytrus.
- Kochanie.
- Czekolada.
- Słodycze i napoje gazowane.
- Żywność przemysłowa z dużą zawartością przypraw, konserwantów i barwników.
U niemowląt z nietolerancją laktazy po spożyciu sfermentowanych przetworów mlecznych i mleka krowiego może wystąpić atak astmy oskrzelowej. W takich przypadkach lepiej przejść na używanie twarogu koziego i sera. Te pokarmy będą bezpieczniejsze dla Twojego dziecka z astmą.
Optymalna dieta dla dziecka z astmą powinna zawierać hipoalergiczne pokarmy białkowe, płatki zbożowe i wystarczającą ilość błonnika. Odpowiednie białka to: pierś kurczaka, królik, indyk (jeśli nie jesteś uczulony na kurze jaja). Na przystawkę możesz ugotować owsiankę lub tłuczone ziemniaki lub kalafior.
Wszystkie zboża można włączyć do diety dzieci. Ograniczenia można wprowadzić tylko w przypadku jęczmienia i płatków owsianych w przypadku nietolerancji glutenu. Wszelkie białe i zielone warzywa i korzenie nadają się jako błonnik. Deserem mogą być jabłka i gruszki. Staraj się wybierać zielone odmiany uprawiane w regionie zamieszkania.


Zwiastuny nieuchronnego ataku
Zanim zacznie się silne nagłe pogorszenie samopoczucia, u dziecka pojawiają się objawy graniczne. Nazywa się je również „aurą”. Przed wystąpieniem ataku astmy dziecko może odczuwać silne kichanie, ból gardła i katar.
Narasta niepokój dziecka. W niektórych przypadkach nawet panika. Zachowanie dziecka może się zmienić. Milczy, odmawia kontaktu. Wiele dzieci stara się być we własnym pokoju, ponieważ zapewnia im to większy spokój ducha.
Pojawienie się suchego kaszlu wskazuje na przejście stanu granicznego w prawdziwy atak. W ciągu następnych kilku godzin wszystkie objawy nasilają się. Kaszel zaczyna narastać i pojawiają się liczne suche świszczące oddechy, nasila się także duszność.
Po kilku godzinach dziecko rozwija mocne bicie serca i nasila się ogólne osłabienie.

Pomoc w nagłych wypadkach w przypadku ataku
Rodzice muszą wiedzieć, co robić i jak pomóc dziecku radzić sobie z nagłym pogorszeniem. Aby to zrobić, skorzystaj z następujących wskazówek i algorytmu działań:

- Nie zostawiaj swojego dziecka samego, gdy pojawią się pierwsze oznaki zepsucia. Należy zapytać starszego dziecka, co go martwi, a gdzie boli.
- Zwróć uwagę, czy dziecku brakuje tchu. Aby to zrobić, policz liczbę oddechów w ciągu jednej minuty. Ocena tego jest bardzo prosta: obserwuj ruch żeber podczas oddychania. Jeśli liczba oddechów jest większa niż 20 na minutę, oznacza to, że dziecko ma duszność.
- Pomóż dziecku znaleźć się w wygodnej pozycji. Unikaj umieszczania dziecka na plecach, jeśli oddychanie jest niewygodne. Ta sytuacja może tylko pogorszyć rozwój ataku.
- Zapewnij przepływ powietrza. Jeśli pomieszczenie jest zbyt duszne, otwórz okno lub okno. Postaraj się w tym momencie zapobiec przeziębieniu dziecka.
- Aby złagodzić objawy, należy użyć inhalatora zalecanego przez lekarza. Zwykle w celu złagodzenia napadów, które dają szybki efekt, stosuje się leki. W tym celu często stosuje się inhalatory na bazie salbutamolu.
- Jeśli pomimo stosowania leku dziecko nadal ma dusznośćwystępuje wyraźna sinica trójkąta nosowo-wargowego i zauważalny spadek ciśnienia krwi, to jest powód, aby wezwać karetkę.
- W celu uzyskania efektu nie należy stosować 3-4 lub więcej inhalacji na raz. Takie nieracjonalne stosowanie może prowadzić tylko do rozwoju niebezpiecznego stanu, który wymaga hospitalizacji dziecka w szpitalu. Duże dawki agonistów adrenergicznych blokują receptory, co dodatkowo uniemożliwia pełną pracę oskrzeli. Aby wyeliminować ten efekt, może być konieczne dożylne podanie hormonów.
Rehabilitacja
Prowadzenie działań rehabilitacyjnych w okresie międzynapadowym poprawi przebieg choroby, a także znacząco wpłynie na rokowanie. Jeśli astma oskrzelowa została zarejestrowana u dziecka po raz pierwszy i przez długi czas przebiegała tylko w łagodnym przebiegu, wówczas kompetentna rehabilitacja pomoże praktycznie doprowadzić do wyzdrowienia, aw niektórych przypadkach nawet usunąć diagnozę.
Środki rehabilitacyjne obejmują:
- ćwiczenia oddechowe;
- masoterapia;
- techniki fizjoterapeutyczne (ultradźwięki, speleokamery, fonoforeza, hydroterapia, magnetoterapia, elektroforeza z lekami rozszerzającymi oskrzela i inne);
- Leczenie uzdrowiskowe;
- zestaw terapeutycznych ćwiczeń fizycznych.
Wszystkie te metody razem pomagają osiągnąć wyraźny efekt terapeutyczny. Aby osiągnąć stabilną remisję astmy oskrzelowej, rehabilitację należy prowadzić regularnie, przez cały okres bez zaostrzeń. Dla każdego dziecka opracowywany jest indywidualny schemat działań rehabilitacyjnych. Kontrola skuteczności jest oceniana za pomocą spirometrii i innych testów.

Sanatoria płucne
Wzmocnienie układu odpornościowego i odkażanie oskrzeli to ważne elementy podstawowego leczenia i rehabilitacji astmy oskrzelowej. Wypoczynek z dzieckiem w sanatorium płucnym będzie doskonałą opcją dla poprawy zdrowia. Możesz wyjechać na wakacje o każdej porze roku. Przy wyborze sanatorium należy kierować się profilem świadczonych usług.


W Rosji istnieje wiele różnych uzdrowisk, które leczą i rehabilitują dzieci z astmą oskrzelową. Zwykle znajdują się w bliskiej odległości od morza lub w pięknych lasach sosnowych. Powietrze w takich miejscach ma wyraźny wpływ terapeutyczny na układ oddechowy. Vouchery do sanatoriów płucnych są zwykle wydawane na 21 dni.
Mali pacjenci niepełnosprawni z powodu astmy oskrzelowej z ciężką obturacją oskrzeli mogą w takich ośrodkach otrzymać bezpłatne zakwaterowanie i leczenie. Zwykle bony wydawane są co roku. Podczas leczenia w sanatorium poprawiają się wskaźniki oddychania zewnętrznego dziecka i przywracana jest odporność.

Zapobieganie
Aby dziecko nie miało nowych ataków choroby, należy przestrzegać kilku prostych zaleceń:
- Regularne stosowanie odpowiednio dobranych inhalatorów do kontroli napadów.
- Zgodność z dietą hipoalergiczną.
- Wykonywanie codziennego sprzątania na mokro pokoju dziecięcego.
- Staranny dobór pościeli, materaca, poduszek i koców. Nie powinny być wykonane z materiałów, które mogą powodować reakcje alergiczne u dziecka.
- Wdrożenie działań rehabilitacyjnych w okresie międzynapadowym.
- Eliminacja wszelkich możliwych alergenów z życia codziennego.
- Regularne wizyty u pulmonologa i alergologa.