Za pomocą ultradźwięków ciążę można określić dość wcześnie. Wiele przyszłych matek ma wiele pytań na temat tego, jak przeprowadza się takie badania i czy może to być niebezpieczne dla ich dziecka. Ten artykuł pomoże Ci to rozgryźć.
Plusy i minusy badań
Obecnie istnieje szeroki wachlarz metod USG, które pozwalają na ustalenie ciąży nawet na najwcześniejszym etapie. Badania przesiewowe są wskazane dla wszystkich kobiet, które podejrzewają, że wkrótce zostaną matkami. Te badania są niezwykle ważne i potrzebne.
Diagnostyka ultrasonograficzna to podstawowe w ustalaniu ciąży. Wykonywanie go na niektórych etapach wzrostu płodu jest obowiązkowe. Pozwala to na monitorowanie dynamiki jej rozwoju wewnątrzmacicznego i identyfikację różnych anomalii, a także odchyleń na najwcześniejszych etapach.

Jednak ta procedura ma również wady. Oczywiście należy do nich czynnik ludzki.
Europejscy lekarze stwierdzili, że rozbieżność w ocenie uzyskanych wyników może sięgać 20%. To dość wysoki wskaźnik, zwłaszcza jeśli chodzi o kobiety w ciąży i ich nienarodzone dzieci.
Istnieje również ryzyko zakażenia dziecka podczas badania USG przez pochwę. Należy od razu zauważyć, że taka sytuacja występuje niezwykle rzadko i całkowicie zależy od kompetencji lekarza prowadzącego to badanie. Jeśli lekarz ma odpowiednie doświadczenie i wykształcenie, taka sytuacja jest prawie niemożliwa.
Przyszłe matki powinny pamiętać, że USG jest jedną z kilku metod diagnostycznych i jest wykonywane przez człowieka. Oznacza to, że uzyskane wyniki nie są w 100% wiarygodne. W niektórych przypadkach nie pokrywają się one całkowicie z rzeczywistymi wskaźnikami zdrowia przyszłej matki i dziecka. W takim przypadku jest to wymagane obowiązkowe ponowne sprawdzenie i przeprowadzenie badań z innym specjalistą.
Rodzaje
Wczesne techniki ultrasonograficzne mogą być bardzo różne. Wybór badań w dużej mierze zależy od poziomu bazy materiałowej i technicznej placówki medycznej. Trzeba powiedzieć, że ostatnio nawet najzwyklejsze powiatowe polikliniki ginekologiczne wyposażono w dość nowoczesne urządzenia.
Wiele przyszłych matek nie wie, która metoda jest najlepsza do wykrycia ciąży na wczesnym etapie. Ten wybór jest indywidualny i zależy od konkretnej sytuacji. Zwykle pierwsza technika ultrasonograficzna jest obowiązkowa uzgodniono z położną-ginekologiem, który będzie prowadził kobietę przez cały okres ciąży.
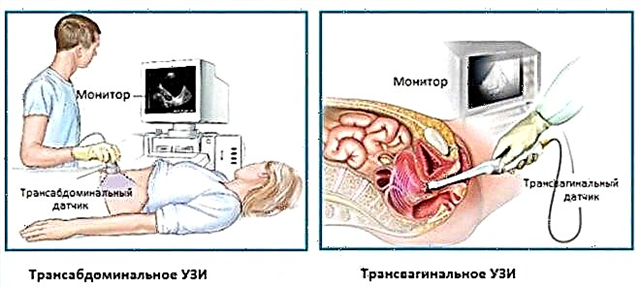
Ankiety można przeprowadzać za pomocą różnego rodzaju czujników. Lekarze nazywają badanie sondą pochwową przezpochwowy Ultradźwięk. Możesz również przeprowadzić badania przez żołądek. Ta metoda nazywa się przezbrzuszny.
Konieczność wykonania USG macicy lub miednicy małej ustala indywidualnie położnik-ginekolog. W tym celu ocenia się wszystkie patologie narządów płciowych kobiety w ciąży. Lekarz, który będzie obserwował przyszłą matkę w przyszłości, opracuje dla niej niezbędny schemat diagnostyczny w tym okresie. Z reguły w większości przypadków stosuje się połączone metody badawcze.
Jakie wskaźniki są oceniane?
Przyszłe matki powinny rozumieć kilka podstawowych pojęć, którymi posługują się zarówno lekarze diagnostyki USG, jak i położnicy-ginekolodzy. Często używają tego terminu „Obstetric Ciążowy wiek”... Ta koncepcja implikuje termin na rozwój płodu. Jest zawsze obliczany w tygodniach i dniach, a nie miesięcznie.
Wielu lekarzy diagnostyki ultrasonograficznej używa terminu „termin embrionalny”, co znacznie dezorientuje przyszłą matkę. Należy pamiętać, że do oceny wieku ciążowego stosuje się jedynie położniczą metodę obliczeń. Nowoczesne aparaty ultrasonograficzne automatycznie obliczają go na podstawie podstawowych parametrów, które są wprowadzane przed wykonaniem tej procedury badawczej. Dalej termin położniczy służy również do oceny przebiegu ciąży.
Badanie ultrasonograficzne w najwcześniejszym okresie rozwoju wewnątrzmacicznego wykonuje się dla:
- założenie jaja ciążowego w jamie macicy, co oznacza ciążę;
- określenie etapu rozwoju zarodka podczas jego rozwoju;
- identyfikacja specyficznych objawów „zamrożonej” ciąży;
- ustalanie różnych naruszeń i anomalii wewnątrzmacicznych.
O jajku ciążowym
Nazywa się to również płodnym. Jest to charakterystyczne kryterium wskazujące, że kobieta jest w ciąży. Najczęściej można go wykryć dopiero po pięciu tygodniach rozwoju wewnątrzmacicznego. Niektórzy wykwalifikowani i doświadczeni specjaliści mogą wykryć obecność jaja ciążowego w macicy już po 3 tygodniach.
Zwykle w tym okresie możesz ustawić wiek ciążowy z błędem około 1 tygodnia. Na tym etapie niezwykle trudno jest zidentyfikować jakiekolwiek odchylenia w rozwoju. Pierwsze USG pokaże tylko ciążę, ale nie będzie w stanie zidentyfikować wszystkich anomalii rozwojowych u płodu. Ich lekarze ustalają nieco później - w 2 i 3 trymestrze ciąży.
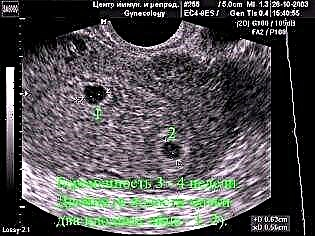
Eksperci oceniają kilka podstawowych parametrów zidentyfikowanych na najwcześniejszych etapach ciąży.
Pozwalają lekarzom zrozumieć, czy rozwój wewnątrzmaciczny płodu jest normalny. Rozwój zarodka można określić, określając jego średnicę. W tym celu z reguły wystarczy jeden pomiar.
Średnia średnica pozwala dokładniej określić rozmiar jaja ciążowego. Wymaga to co najmniej trzech pomiarów. Wiele matek jest zainteresowanych tym, dlaczego nie można zmierzyć tylko jednego parametru. Takie badanie nie będzie miało charakteru informacyjnego i nie pozwoli na uzyskanie dokładnego wyniku.
Jeśli jajo ciążowe zostanie określone po 4 tygodniach i trzech dniach po pierwszym dniu ostatniej miesiączki, wówczas jego wielkość wynosi zwykle 2-3 mm. Po 5-6 tygodniach rozwoju wewnątrzmacicznego od tego samego dnia obliczeń średnica już wzrasta do 0,5 cm, dlatego definicja tego parametru jest dość pouczająca i pozwala na śledzenie dynamiki wzrostu płodu.
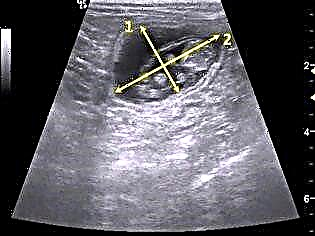
Wskaźniki te pomogą również przyszłym matkom obliczyć przybliżoną miesiączkę w ciąży. Zwykle lekarze nazywają ten termin okresem położniczym, ale w pierwszych tygodniach urodzenia nienarodzonego dziecka. W tym przypadku, aby określić wiek menstruacyjny, do średniej średnicy komórki jajowej (w mm) należy dodać 30. Jeżeli ta średnia średnica jest większa niż 16 mm, do wartości dodaje się 35.
Wzrost jaja ciążowego w pierwszym trymestrze ciąży jest dość szybki. Ta funkcja wynika z natury. To właśnie na najwcześniejszych etapach nienarodzonego dziecka układane są wszystkie najważniejsze narządy. Ten czas jest bardzo ważny dla każdego dziecka.
Jajo ciążowe rośnie w tempie 1,8-2 mm co dwa dni od 4 do 9 tygodni rozwoju wewnątrzmacicznego. Należy zauważyć, że ten wskaźnik oceny rozwoju przyszłego dziecka nie jest oceniany, ale ma charakter informacyjny.
Lekarze identyfikują kilka sytuacji klinicznych, które powinny zaalarmować przyszłe matki. Jeśli przy rozmiarze od 15 do 25 mm nie zostanie wykryte jajo ciążowe w jamie macicy, może to być oznaką „zamrożonego” rozwoju ciąży. Ten znak jest wyjątkowo niekorzystny. Jeśli taka sytuacja miała miejsce, kobieta w ciąży przede wszystkim nie powinna panikować. W takim przypadku jest to wymagane obowiązkowa kontrola USG po 7 dniach.
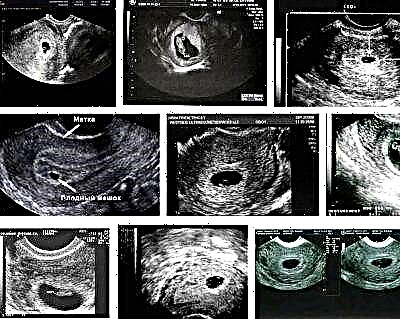
Jeśli rozmiar komórki jajowej jest zbyt duży przez pewien okres, jest to również wyjątkowo niekorzystny objaw. Lekarze uważają, że może to być przejawem patologicznego przebiegu ciąży. Ten stan występuje, gdy Ciąża mrożona lub o godz zespół pustego jaja... Tylko położnicy-ginekolodzy identyfikują te patologie. W takim przypadku kategorycznie niemożliwe jest poleganie tylko na jednym wyniku USG.
Wielkość komórki jajowej powinna z czasem umiarkowanie wzrastać. Jeśli obserwuje się odwrotny proces, może to być pośrednią oznaką niskiego poziomu wody. Należy zauważyć, że ilość płynu owodniowego za pomocą ultradźwięków jest określana znacznie później. Zwykle takie badanie przeprowadza się dopiero po 18-20 tygodniach wewnątrzmacicznego rozwoju płodu.
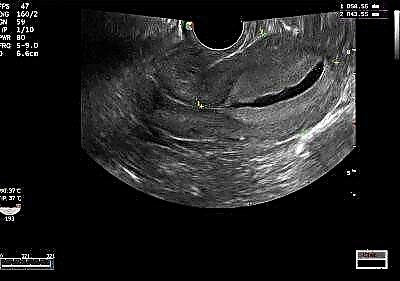
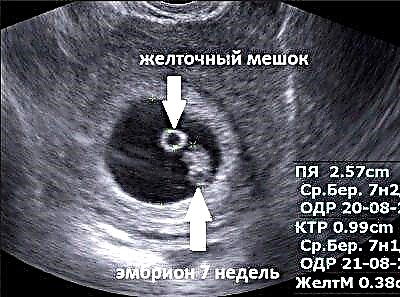
O woreczku żółtkowym
Ta anatomiczna formacja pojawia się jeszcze przed pełnym uformowaniem zarodka. Lekarze uważają pojawienie się tego objawu klinicznego za wiarygodne potwierdzenie obecności ciąży macicy w organizmie kobiety. Niektórzy niewykwalifikowani specjaliści diagnostyki ultrasonograficznej na tym etapie mogą się mylić i nie „widzieć” ciąży pozamacicznej.
Woreczek żółtkowy znajduje się między kosmówką a owodnią. W przyszłości z tych struktur anatomicznych rozwinie się łożysko i błony płodowe. Nazywa się określone miejsce, w którym znajduje się woreczek żółtkowy przestrzeń kosmówkowa.
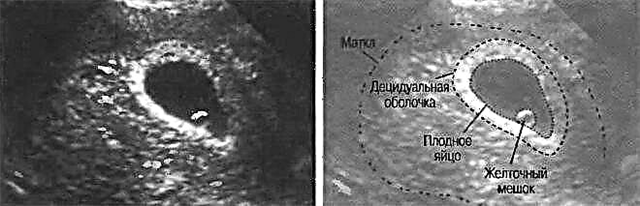
Wielkość tej formacji jest związana z parametrami jaja ciążowego. Jeśli komórka jajowa ma 0,5 cm, wówczas woreczek żółtkowy może mieć około 6 mm. Wariant normy można uznać za rozmiar od 3 do 5 mm.
Największy rozmiar woreczka żółtkowego występuje po 10 tygodniach rozwoju wewnątrzmacicznego. W tym okresie dorasta do 0,5 cm, w przyszłości formacja ta uczestniczy również w organogenezie - powstają z niej jelita nienarodzonego dziecka.
O owodniach
Lekarze uważają tę formację za specjalną membranę (powłokę), która znajduje się w komórce jajowej. Z reguły ta anatomiczna formacja jest wyraźnie widoczna do 11-12 tygodni wewnątrzmacicznego rozwoju płodu. W tym okresie ciąży rozmiar płodu wynosi około 5-7 mm. Całkowite zakończenie tworzenia się błon następuje dopiero pod koniec 16 tygodnia rozwoju wewnątrzmacicznego.

Oprócz woreczka żółtkowego, owodni i komórki jajowej ultrasonografowie określają szereg innych ważnych wskaźników. Jednym z tych parametrów jest określenie rozmiaru kości ogonowo-ciemieniowej. Wskaźnik ten został opisany we wniosku za pomocą kilku liter. Można go nazwać KTP lub CRL.
Parametr KTP pozwala określić długość zarodka. Należy zauważyć, że przy określaniu tego wskaźnika specjaliści USG często popełniają różne błędy. W niektórych przypadkach błędy techniczne urządzeń mogą również prowadzić do nieprawidłowego wyniku. Należy zaznaczyć, że ma to miejsce w przypadku, gdy do diagnostyki ultrasonograficznej używany jest przestarzały sprzęt lub badanie prowadzi niedoświadczony lekarz.
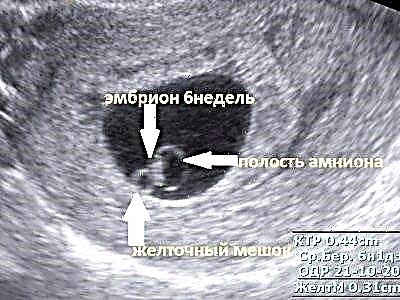
Przy użyciu prawidłowo zdefiniowanego rozmiaru kości ogonowo-ciemieniowej można to określić dokładny wiek ciążowy... Dokładność określenia w tym przypadku może wynosić nawet 3-5 dni. Jeśli wielkość komórki jajowej wynosi już 0,5-1 cm, można również określić natychmiastowy rozmiar zarodka, który staje się równy 1-2 mm. W przyszłości każdego dnia przyszły człowiek rośnie z prędkością około 1 mm.
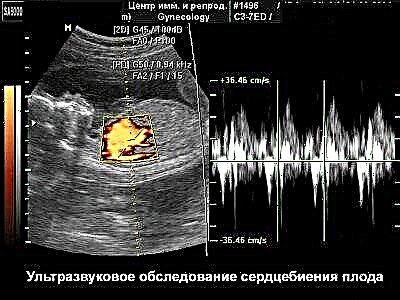
O biciu serca
Bicie serca płodu jest kolejnym charakterystycznym kryterium określanym we wczesnej ciąży. Ten wskaźnik jest niezwykle ważny. Krążenie płodu pomaga ocenić jego wzrost i rozwój. Możliwe jest określenie bicia serca płodu już w wieku ciążowym 6 tygodni.

Czasami ten wskaźnik może nie zostać określony. W tym przypadku też nie powinieneś panikować. W takiej sytuacji wymagane jest drugie badanie USG. Zwykle przeprowadza się go po 4-6 dniach.
Częstość akcji serca wzrasta wraz ze wzrostem zarodka. Do 6 tygodni rozwoju wewnątrzmacicznego liczba ta wynosi zwykle 100-116 uderzeń na minutę. W 9 tygodniu tętno wzrasta do 145-160 uderzeń na minutę. Po 9 tygodniach liczba ta zaczyna nieznacznie spadać.

Spadek częstości akcji serca we wczesnych stadiach rozwoju wewnątrzmacicznego jest zwykle niekorzystnym wskaźnikiem. Lekarze nazywają ten stan bradykardia... Pojawienie się tego objawu może świadczyć o patologicznym przebiegu ciąży, a nawet jej „blaknięciu”. Każde zmniejszenie częstości akcji serca wymaga pilnej interwencji ginekologa.
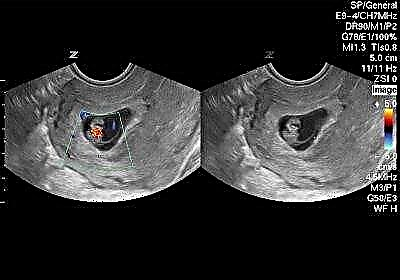
We wczesnych stadiach ciąży bradykardię można określić na podstawie kilku kryteriów:
- jeśli rozmiar kości ogonowo-ciemieniowej jest mniejszy niż 0,5 cm, a tętno jest mniejsze niż 80 uderzeń na minutę;
- jeśli rozmiar kości ogonowo-ciemieniowej wynosi od 0,5 cm do 9 mm, a tętno jest mniejsze niż 100 uderzeń na minutę;
- jeśli rozmiar kości ogonowo-ciemieniowej wynosi 1-1,5 cm, a tętno nie przekracza 110 uderzeń na minutę.
O okolicy kołnierza
Rozmiar obroży to kolejny wskaźnik używany do określania wielkości zarodka. Taka anatomiczna formacja to nagromadzenie limfy znajdującej się między skórą a tkankami miękkimi zarodka. Normalne parametry tej strefy są ważnym kryterium oceny różnych patologii chromosomalnych, które mogą rozwinąć się u płodu.
Określenie tego wskaźnika przeprowadza się z reguły po 11-14 tygodniach. Ten test jest częścią przesiewowego badania genetycznego. Przeprowadza się również szereg badań biochemicznych w celu dodatkowej diagnostyki. Pomaga to ustalić obecność jakichkolwiek nieprawidłowości genetycznych w kobiecym ciele.
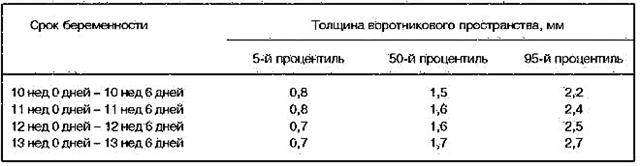
Bardzo ważne jest prowadzenie badań w pewnym okresie ciąży. Tylko terminowa ocena wyników pozwala ocenić rzeczywisty stan płodu w macicy. W późniejszym terminie używany jest inny wskaźnik. Nazywa się to zwijaniem szyi.
Pomiar grubości strefy kołnierza porównuje się z wielkością kości ogonowo-ciemieniowej równą 45-84 mm. Przestrzeganie kryteriów czasowych jest bardzo ważne i wynika z fizjologicznego rozwoju układu limfatycznego. Metabolizm w limfie jest bardzo szybki. Zwykle grubość strefy kołnierza w tym okresie ciąży wynosi 3 mm. Za wartość patologiczną można uznać wielkość 0,5 cm w 16-18 tygodniu i powyżej 6 mm w 19-24 tygodniu.
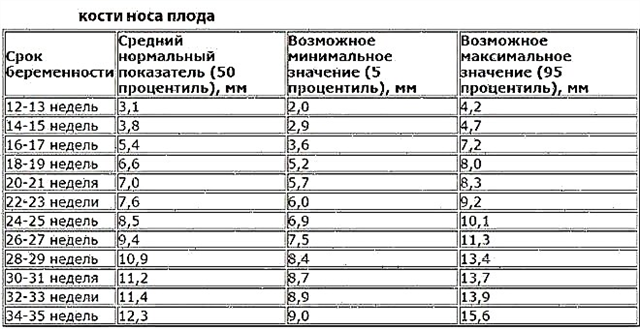
O kości nosowej
Kość nosowa to kolejny wskaźnik, który lekarze oceniają w bardzo wczesnych stadiach ciąży. Takie badanie pomaga zidentyfikować różne nieprawidłowości genetyczne, w tym chorobę Downa na najwcześniejszych etapach. Zwykle rozmiar kości nosowej określa się u płodu w wieku 11-14 tygodni. Jeśli nienarodzone dziecko do tego czasu nie będzie miało kości nosowej lub mniej niż 2,5 mm, może to być pierwszy objaw choroby Downa.
Ile razy możesz to zrobić?
Położnicy-ginekolodzy identyfikują kilka ważnych okresów najwcześniejszego okresu rodzenia dziecka, w których potrzebne są badania. Pierwsze badanie można przeprowadzić już po 2-5 tygodniach od poczęcia. Lekarze nazywają ten okres rozwoju przyszłego dziecka fazą poczęcia lub koncepcją. Z reguły badanie ultrasonograficzne w tym czasie jest tylko orientacyjne.
Kolejny etap jest embrionalny. Występuje w 6-10 tygodniu wewnątrzmacicznego rozwoju nienarodzonego dziecka. W tym czasie płód jest już dość dobrze zdefiniowany w macicy. Pod koniec 10-12 tygodni przechodzą ostatnie etapy głównego rozwoju nienarodzonego dziecka. Początkowy proces układania narządów i układów wewnętrznych dziecka jest zwykle zakończony.Lekarze nazywają tę fazę płodem.
Z opinii wielu matek wynika, że pierwsze badanie USG było dla nich najbardziej znaczące i ekscytujące. W końcu w tym czasie lekarz powiedział im zdanie, że wkrótce zostaną matkami.
Wiele kobiet w ciąży podkreśla również znaczenie badania ultrasonograficznego na najwcześniejszych etapach rozwoju nienarodzonego dziecka.
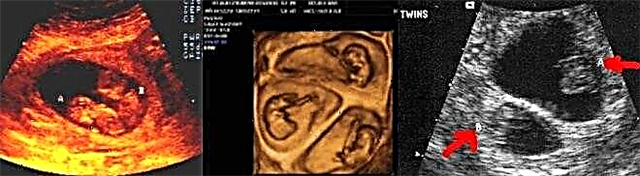
Oznaki ciąży mnogiej
Zwykle możliwe jest dokładne zidentyfikowanie obecności bliźniaków w macicy dopiero po 8-12 tygodniach rozwoju wewnątrzmacicznego. W tym przypadku kilka zarodków jest dobrze zdefiniowanych w macicy. Mogą znajdować się w wielu różnych obszarach macicy. Zależy to od tego, gdzie dokładnie miała miejsce implantacja.
Z reguły można określić bicie serca bliźniaków nieco później niż podczas ciąży z jednym dzieckiem. Możliwe jest ustalenie bicia serca, ale odróżnienie, ile bije serc, jest raczej trudnym zadaniem. Zwykle drugie lub trzecie serce staje się słyszalne dopiero w 20. tygodniu ciąży. We wczesnych stadiach różne patologie są raczej trudne do określenia u bliźniaków.
Czy to jest szkodliwe dla płodu?
Wokół USG krąży mnóstwo opinii i przeróżnych mitów. Wiele przyszłych matek martwi się możliwymi szkodami, jakie to badanie może wyrządzić dziecku. Obecnie nie ma wiarygodnych danych na temat wyraźnego negatywnego wpływu USG na rozwijający się płód.
Badania ultrasonograficzne wykonywane są w wielu krajach. Metody te pozwalają na wykrycie różnych patologii ciąży w możliwie najwcześniejszym terminie. Badania przesiewowe genetyczne nie byłyby możliwe bez wykonania diagnostyki ultrasonograficznej.
Jeśli przyszła mama miała przypadki chorób chromosomalnych w pokrewieństwie, wówczas USG jest również koniecznością.
Jeśli kobieta ma choroby narządów płciowych, badanie ultrasonograficzne przezpochwowe we wczesnej ciąży może spowodować, że będzie miała niewielką ilość krwi z dróg rodnych. Ten stan nie może prowadzić do żadnych komplikacji dla płodu. Warto jednak pamiętać, że jeśli choroby narządów płciowych kobiety są w ostrej fazie, to przed przeprowadzeniem badania należy je wyleczyć bezbłędnie.


Jeśli przyszła mama ma jakieś choroby zapalne, badanie przezpochwowe może również prowadzić do wielu powikłań. Niektóre kobiety mają inną wydzielinę po USG. Ich pojawienie się jest możliwe głównie przy ostrym zapaleniu jelita grubego lub zapaleniu pochwy, które są w fazie zaostrzenia.
Jeśli kobieta w ciąży ma jakiekolwiek nieprzyjemne objawy w okolicy krocza, to zdecydowanie musi ostrzec o tym swojego lekarza przed przeprowadzeniem badania.
U wszystkich kobiet w ciąży należy wykonać badanie USG na jak najwcześniejszym etapie. Pozwala to nie tylko na wykrycie ciąży w odpowiednim czasie, ale także na określenie stanów patologicznych, które ma przyszła mama.
Często takie badania też nie są tego warte. W przypadku USG obowiązują określone terminy.
Poniższy film przedstawia znaczenie USG we wczesnej ciąży.